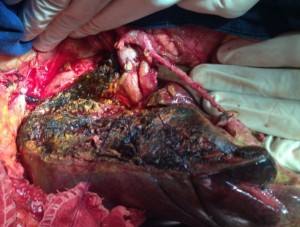
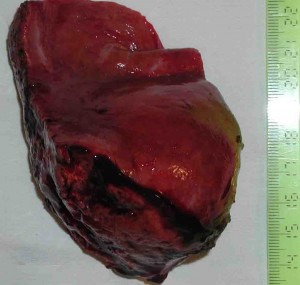
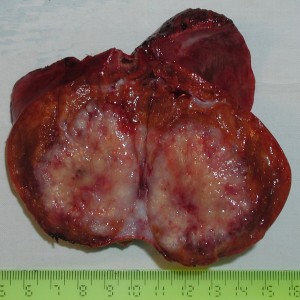
Χειρουργική αντιμετώπιση κακοήθων όγκων ήπατος
Η χειρουργική αφαίρεση αποτελεί την καλύτερη οδό για πλήρη θεραπεία ή μακροχρόνια επιβίωση για τους ασθενείς με πρωτοπαθείς ή μεταστατικούς όγκους ήπατος. Σήμερα με όλα τα σύγχρονα μέσα που διαθέτουμε, πραγματοποιούμε μεγάλες επεμβάσεις όπως ηπατεκτομές ή εκτεταμένες ηπατεκτομές , ωστόσο οι μεγάλες εκτομές συχνά συνοδεύονται από αυξημένο κίνδυνο εμφάνισης ηπατικής ανεπάρκειας. Στους ασθενείς αυτούς εφαρμόζεται ως υποστηρικτική αγωγή η αιμοκάθαρση ήπατος. Εναλλακτικός τρόπος αντιμετώπισης τέτοιων περιπτώσεων είναι η μη ανατομικές ηπατικές εκτομές, ο προεγχειρητικός εμβολισμός της αριστερής ή της δεξιάς πυλαίας φλέβας ή ηπατεκτομή σε δύο στάδια.
Δυστυχώς στην πλειοψηφία τους οι ασθενείς κατά τη διάγνωση έχουν ήδη προχωρημένη νόσο και είναι αδύνατο να υποβληθούν σε δυνητικά θεραπευτική εκτομή. Την τελευταία δεκαετία αναπτύχθηκαν νέες ελάχιστα επεμβατικές τεχνικές για την αντιμετώπιση των ανεγχείρητων όγκων, όπως ο θερμοκαυτηριασμός με εφαρμογή μικροκυμάτων, ραδιοσυχνοτήτων ή laser, η διαδερμική έγχυση αλκοόλης και ο εντοπισμένος αρτηριακός χημειοεμβολισμός.
Πρόσφατες μελέτες δείχνουν ότι ο καυτηριασμός δια μικροκυμάτων (Microsulis© Tissue Ablation) χρησιμοποιείται με αυξανόμενη συχνότητα στο πρωτοπαθές ηπατοκυτταρικό καρκίνωμα και τους μεταστατικούς όγκους ήπατος κυρίως από καρκίνο του παχέος εντέρου, ως εναλλακτική θεραπευτική μέθοδος. Η μέθοδος εφαρμόζεται με την καθοδήγηση των υπερήχων διεγχειρητικώς, λαπαροσκοπικώς ή διαδερμικώς.
Εχει αποδειχθεί ότι η παραγόμενη θερμική ενέργεια είναι δυνατόν να προκαλέσει νέκρωση όγκου μέχρι 6 εκατοστά με μία εφαρμογή, στο μισό ή το ένα τέταρτο του χρόνου που απαιτείται με τις ραδιοσυχνότητες, με ανατομική ακρίβεια και κυρίως με ασφάλεια για τον ασθενή. Επιπλέον πλεονέκτημα των μικροκυμάτων είναι ότι επιτυγχάνουν ικανοποιητικό αποτέλεσμα ανεξαρτήτως της παρουσίας αγγείων γύρω από τον όγκο, σε αντίθεση με άλλες τεχνικές, ενώ δεν παρατηρείται συστηματική φλεγμονώδης αντίδραση μετά την εφαρμογή τους.
Στο μέλλον αναμένεται μετεξέλιξη της μεθόδου κυρίως στην κατεύθυνση επιτυχούς αντιμετώπισης μεγαλύτερων νεοπλασμάτων και στη δυνατότητα ακριβέστερης στόχευσης της βλάβης με ανάπτυξη τρισδιάστατων συστημάτων απεικόνισης.
Ηπατικές μεταστάσεις από καρκίνο του παχέος εντέρου
Ποια είναι η συχνότητα εμφάνισης ηπατικών μεταστάσεων από καρκίνο του παχέος εντέρου;
Ο καρκίνος του παχέος εντέρου είναι ο τέταρτος πιο συχνός καρκίνος και ευθύνεται για το 10% των θανάτων στο Δυτικό κόσμο. Κάθε χρόνο διαγιγνώσκονται παγκοσμίως περίπου 1 εκατομμύριο νέες περιπτώσεις καρκίνου του παχέος εντέρου. Το 50% από αυτούς τους ασθενείς θα αναπτύξουν ηπατικές μεταστάσεις. Οι μεταστάσεις αυτές μπορεί να είναι είτε σύγχρονες (κατά το χρόνο της διάγνωσης και μέσα σε διάστημα 3 μηνών) είτε μετάχρονες.
Ποιο το αναμενόμενο όφελος από την εκτομή των ηπατικών μεταστάσεων από καρκίνο του παχέος εντέρου;
Οι ασθενείς που δεν θα λάβουν καμία θεραπεία έχουν 5 μήνες μέση επιβίωση, ενώ αυτοί που θα τους χορηγηθεί μόνο συστηματική χημειοθεραπεία 20 μήνες μέση επιβίωση. Αντίθετα, η χειρουργική εξαίρεση των μεταστατικών όγκων προσφέρει μία μέση επιβίωση 40 μηνών (έως 48% 5-ετή επιβίωση και 20% 10-ετή επιβίωση).
Ποιο είναι το ποσοστό των ασθενών με εξαιρέσιμες ηπατικές μεταστάσεις;
Υπολογίζεται ότι μόνο το 20% των ασθενών παρουσιάζονται με εξαιρέσιμες ηπατικές μεταστάσεις. Σημαντική ωστόσο είναι η προσφορά των νέων φαρμάκων (bevacizumab και cetuximab) στα παλαιότερα (5-FU, leucovorin, oxilaplatin ή irinotecan) με τα οποία πετυχαίνεται αύξηση αυτού του ποσοστού κατά 30% (neoadjuvant χημειοθεραπεία). Μη εξαιρέσιμες ηπατικές μεταστάσεις με τη χορήγηση neoadjuvant χημειοθεραπείας μπορεί να σμικρυνθούν σε μέγεθος και να καταστούν εξαιρέσιμες. Αυτοί οι ασθενείς εμφανίζουν 33% 5-ετή επιβίωση.
Ποιες είναι οι αντενδείξεις για την εκτομή των ηπατικών μεταστάσεων από καρκίνο παχέος εντέρου;
Η παρουσία μη εξαιρέσιμων εξωηπατικών μεταστάσεων και η διατήρηση υπολειπόμενης ηπατικής μάζας < 30%. Όλες οι υπόλοιπες περιπτώσεις δυνητικά είναι εξαιρέσιμες.
Ποια είναι η συμπτωματολογία και τι περιλαμβάνει ο προεγχειρητικός απεικονιστικός έλεγχος;
Συνήθως οι ασθενείς αυτοί είναι ασυμπτωματικοί. Συμπτώματα όπως κοιλιακό άλγος και απώλεια βάρους σχετίζονται με προχωρημένη ηπατική νόσο και κακή πρόγνωση. Ο προεγχειρητικός απεικονιστικός έλεγχος περιλαμβάνει ελικοειδή αξονική τομογραφία κοιλίας και θώρακος, μαγνητική τομογραφία κοιλίας όταν υπάρχει αμφιβολία για τη φύση των ηπατικών εστιών καθώς και αγγειογραφία ήπατος σε επιλεγμένες περιπτώσεις. Η τομογραφία εκπομπής ποζιτρονίων (PET scan) είναι περισσότερο χρήσιμη για την ανίχνευση εξωηπατικών μεταστάσεων.
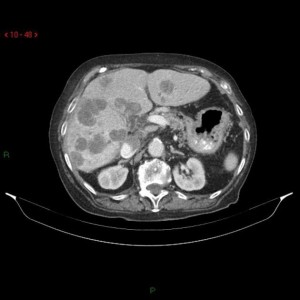
Αξονική τομογραφία κοιλίας: Πολλαπλές ηπατικές μεταστάσεις
Ποιοι είναι οι προγνωστικοί παράγοντες;
Ασθενείς που παρουσιάζουν σύγχρονες, πολλαπλές, μεγάλες (>5εκ.) μεταστάσεις και στους δύο λοβούς του ήπατος, που έχουν αυξημένα επίπεδα καρκινοεμβρυϊκού αντιγόνου (CEA) > 200 και είχαν λεμφαδενική διήθηση στο πρωτοπαθή όγκο του παχέος εντέρου, εμφανίζουν υψηλό κίνδυνο υποτροπής μετά από την ηπατεκτομή. Εξάλλου η εξασφάλιση αρνητικών ορίων εκτομής έως 1 cm από τη περιφέρεια του όγκου θεωρείται ανεξάρτητος προγνωστικός παράγοντας.
Ποιες οι επιλογές στη περίπτωση πολλαπλών εστιών και στους δύο λοβούς του ήπατος;
Ο προεγχειρητικός εμβολισμός της αριστεράς ή δεξιάς πυλαίας φλέβας που προκαλεί υπερτροφία του ετερόπλευρου λοβού του ήπατος έχει προταθεί για την αποφυγή εμφάνισης ηπατικής ανεπάρκειας μετά από εκτεταμένη ηπατεκτομή. Επίσης μπορεί να γίνει ηπατεκτομή σε δύο στάδια (two stage hepatectomy). Εναλλακτικά για τις μεταστάσεις που δεν μπορούν να εξαιρεθούν χειρουργικά εφαρμόζεται καυτηριασμός με τη χρήση ραδιοσυχνοτήτων (Radiofrequency ablation), ραδιοκυμάτων, ή καταστροφή τους με κρυοθεραπεία. Σημειώνεται, όμως ότι αυτές οι εναλλακτικές μέθοδοι προσφέρουν χαμηλότερα ποσοστά επιβίωσης.
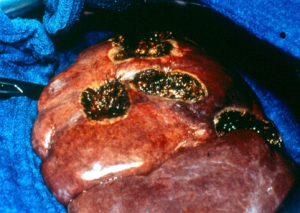
Εκτομή των ηπατικών μεταστάσεων.
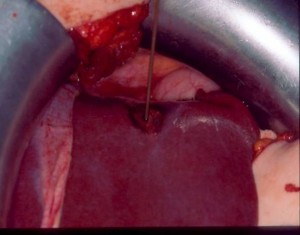
Καυτηριασμός με τη χρήση ραδιοσυχνοτήτων (Radiofrequency ablation).
Πως αντιμετωπίζεται η ηπατική ανεπάρκεια μετά από μία εκτεταμένη ηπατεκτομή;
Με την αιμοκάθαρση του ήπατος μέσω της συσκευής MARS (Molecular Adsorbents Recirculating System), η οποία εφαρμόστηκε για πρώτη φορά στην Ελλάδα με επιτυχία το 2003 στο Ιατρικό Κέντρο.
Ποια η μετεγχειρητική παρακολούθηση αυτών των ασθενών;
Για τις ηπατικές μεταστάσεις συνιστάται κλινική εξέταση, μέτρηση του CEA, αξονική τομογραφία κοιλίας και θώρακος κάθε 4 μήνες για τα πρώτα 2-3 έτη και μετά κάθε 6 μήνες μέχρι τα 10 έτη. Για το καρκίνο του παχέος εντέρου συνιστάται κολονοσκόπιση το πρώτο έτος μετά την εκτομή και μετά κάθε 3 έτη.
Σε υποτροπή των μεταστάσεων ποιες είναι οι θεραπευτικές επιλογές;
Το 60% των ασθενών που θα υποβληθούν σε χειρουργική εξαίρεση των μεταστατικών όγκων, θα αναπτύξουν στο μέλλον τοπική ή απομακρυσμένη υποτροπή. Από αυτούς το 30% θα εμφανίσουν μόνο νέες ηπατικές εστίες και είναι υποψήφιοι για νέα επέμβαση (εκτομή ή ablation). Μεγάλες σειρές ασθενών που έχουν υποβληθεί σε επαναλαμβανόμενες ηπατεκτομές (repeat hepatectomy) συνοδεύονται από 20-30% 5-ετή επιβίωση.