Καρκίνος Παχέος Εντέρου
Τι είναι ο καρκίνος του παχέος εντέρου;
Το παχύ έντερο έχει μήκος περίπου 1,5 μέτρο και διακρίνεται σε τυφλό, ανιόν, εγκάρσιο, κατιόν, σιγμοειδές και ορθό. Η κύρια λειτουργία του παχέος εντέρου είναι η επαναρρόφηση του νερού από το εντερικό περιεχόμενο.
Ο καρκίνος του παχέος εντέρου είναι το κακόηθες νεόπλασμα το οποίο αναπτύσσεται στο παχύ έντερο. Αποτελεί τον τρίτο σε συχνότητα καρκίνο για άντρες και γυναίκες. Η συχνότητα της νόσου αυξάνει σημαντικά μετά την ηλικία των 40-50 ετών.
Ποια είναι τα συμπτώματα του καρκίνου του παχέος εντέρου;
Η παρουσία αίματος στα κόπρανα ή η αιμορραγία από τον πρωκτό είναι βασικό σύμπτωμα του καρκίνου του παχέος εντέρου. Συνήθως το αίμα είναι έντονα κόκκινο και βάφει τα κόπρανα ενώ στη περίπτωση γαστρορραγίας το αίμα είναι σκούρο -μαύρο λόγω του ότι έχει διαλυθεί (αναχθεί) από τα γαστρικά οξέα στο στομάχι. Η αναιμία μπορεί να είναι μοναδικό σύμπτωμα σε καρκίνους εντοπιζόμενους στο δεξιό τμήμα (ανιόν και τυφλό).
Άλλα συμπτώματα είναι η αλλαγή στις συνήθειες του εντέρου, δηλαδή διάρροια ή δυσκοιλιότητα ή εναλλαγή τους, τα άτυπα κοιλιακά άλγη, ο μετεωρισμός της κοιλιάς καθώς και η απώλεια βάρους. Επειδή το αριστερό κόλον είναι πιο στενό από το δεξιό, οι καρκίνοι που εντοπίζονται στο αριστερό τμήμα μπορεί να προκαλέσουν ατελή ή και πλήρη απόφραξη του εντέρου.
Ποια είναι τα αίτια;
Στη δημιουργία του καρκίνου του παχέος εντέρου συμμετέχουν γενετικοί αλλά και περιβαλλοντικοί παράγοντες.
Παθήσεις που συνδυάζονται με γενετικές μεταβολές και που συνοδεύονται από αυξημένο κίνδυνο ανάπτυξης καρκίνου παχέος εντέρου είναι το σύνδρομο Lynch ή σύνδρομο του κληρονομικού μη πολυποδιασικού καρκίνου του παχέος εντέρου, η οικογενής αδενωματώδης πολυποδίαση, το σύνδρομο Peutz Jeghers και η οικογενής νεανική πολυποδίαση.
Οικογενειακό ιστορικό υπάρχει σε ποσοστό περίπου 15-20% των ασθενών. Ο κίνδυνος διπλασιάζεται όταν υπάρχει ένας 1ου βαθμού συγγενής με καρκίνο παχέος εντέρου. Ο κίνδυνος αυξάνεται ακόμη περισσότερο όταν η διάγνωση στους συγγενείς πρώτου βαθμού τίθεται σε μικρή ηλικία.
Μεταξύ των περιβαλλοντικών παραγόντων η δίαιτα φαίνεται ότι είναι ο σημαντικότερος. Περιβαλλοντικοί παράγοντες κινδύνου είναι η παχυσαρκία, το κάπνισμα, η κατανάλωση κόκκινου κρέατος (και ιδιαίτερα επεξεργασμένου), ενώ προστατευτική δράση θεωρείται ότι έχουν η φυσική δραστηριότητα, η κατανάλωση φυτικών τροφών και φρούτων (ιδιαίτερα των πλούσιων σε φυτικές ίνες, αντιοξειδωτικά, φολικό οξύ, ασβέστιο, βιταμίνη D) καθώς και η ασπιρίνη.
Τέλος προκαρκινικές καταστάσεις είναι οι αδενωματώδεις πολύποδες του παχέος εντέρου, η ελκώδης κολίτιδα και η νόσος του Crohn. Οι αδενωματώδεις πολύποδες του εντέρου εμφανίζουν μεγάλες πιθανότητες εξαλλαγής ανάλογα με το μέγεθος και τον βαθμό επιθηλιακής μορφολογικής δυσπλασίας.
Πώς διαγιγνώσκεται και ποια είναι η πρόληψη του καρκίνου του παχέος εντέρου;
Οι διαγνωστικές εξετάσεις περιλαμβάνουν:
- Γενική εξέταση αίματος – Καρκινικοί Δείκτες (Ca9, CEA).
- Κολονοσκόπηση ή αξονική κολονογραφία.
- Βαριούχος υποκλυσμός.
- Αξονική τομογραφία (CT) ή μαγνητική τομογραφία (MRI) κοιλιάς.
- Το ενδοορθικό υπερηχογράφημα για το καρκίνο του ορθού.
- Τομογραφία εκπομπής ποζιτρονίων (Pet Scan) ως εξέταση ελέγχου πιθανής διασποράς νόσου και επανασταδιοποίησης.
Η κλινική εξέταση συνήθως είναι αρνητική, ιδιαίτερα στα πρώιμα στάδια της νόσου. Δεν θα πρέπει να παραλείπεται η δακτυλική εξέταση από το ορθό, αφού μπορεί να θέσει τη διάγνωση σε καρκίνο του κατώτερου τριτημορίου του ορθού. Η αναιμία είναι το συνηθέστερο εργαστηριακό εύρημα.
Η διάγνωση τίθεται με τη βοήθεια της κολονοσκόπησης, κατά την οποία λαμβάνεται και βιοψία που επιβεβαιώνει ιστολογικά τη διάγνωση. Είναι σημαντικό να τονισθεί ότι σε άτομα ηλικίας άνω των 40 ετών με απώλεια αίματος από το ορθό θα πρέπει να αποκλείεται ο καρκίνος του παχέος εντέρου με κολονοσκόπηση, έστω και αν υπάρχουν άλλα εμφανή αίτια που θα μπορούσαν να ερμηνεύσουν την απώλεια αίματος (π.χ. αιμορροΐδες, ραγάδα δακτυλίου κλπ). Προληπτικά τα φυσιολογικά άτομα ηλικίας μεγαλύτερης των 50 ετών θα πρέπει να υποβάλλονται σε δοκιμασία ανίχνευσης αιμοσφαιρίνης στα κόπρανα κάθε χρόνο, σε σιγμοειδοσκόπηση κάθε 5 χρόνια και σε ολική κολονοσκόπηση ανά 7-10 έτη. Αν βρεθεί πολύποδας η νέα κολονοσκόπηση γίνεται στα 3 έτη. Τα 2/3 των όγκων εντοπίζονται στο αριστερό κόλον και ορθό ενώ το 1/3 στο δεξιό κόλον.
Η σταδιοποίηση της νόσου γίνεται με αξονική τομογραφία θώρακα και αξονική ή μαγνητική τομογραφία κοιλίας.

Κολονοσκόπηση: Αδενοκαρκίνωμα παχέος εντέρου.

Βαριούχος υποκλυσμός: Στένωση του αυλού του παχέος εντέρου από καρκίνο.

Αξονική τομογραφία κοιλίας: Στένωση του αυλού του παχέος εντέρου από καρκίνο.
Ποια είναι η σταδιοποίηση του καρκίνου του παχέος εντέρου;
Ο καρκίνος του παχέος εντέρου κατηγοριοποιείται στα ακόλουθα στάδια:
Στάδιο Ο. Ο καρκίνος βρίσκεται μόνο στο εσωτερικό του επιθηλίου-βλεννογόνου του παχέος εντέρου.
Στάδιο Ι. Ο καρκίνος έχει αναπτυχθεί στο στρώμα των μυών του παχέος εντέρου.
Στάδιο ΙΙ. Ο καρκίνος έχει επεκταθεί έξω από το τοίχωμα του εντέρου.
Στάδιο ΙΙΙ. Έχουν προσβληθεί λεμφαδένες.
Στάδιο ΙV. Υπάρχουν απομακρυσμένες μεταστάσεις.

Σταδιοποίηση του καρκίνου του παχέος εντέρου
Ποια είναι η αντιμετώπιση του καρκίνου του παχέος εντέρου;
Η χειρουργική αποτελεί τη βασική μέθοδο θεραπείας του καρκίνου του παχέος εντέρου. Στόχος της επέμβασης είναι η αφαίρεση της πρωτοπαθούς εστίας και των επιχώριων λεμφαδένων καθώς η συναφαίρεση τυχόν διηθημένων παρακείμενων οργάνων. Η εκτομή τυχόν εντοπισμένων ηπατικών ή πνευμονικών μεταστάσεων γίνεται συνήθως σε άλλο χρόνο.
Η κολεκτομή είναι η χειρουργική αφαίρεση τμήματος του παχέος εντέρου. Ανάλογα με το τμήμα του παχέος εντέρου που αφαιρείται διακρίνουμε την δεξιά κολεκτομή, την αριστερή κολεκτομή, τη σιγμοειδεκτομή, τη χαμηλή πρόσθια εκτομή του ορθού και τη κοιλιοπερινεϊκή εκτομή του ορθού. Στις περισσότερες περιπτώσεις ο χειρουργός αποκαθιστά την συνέχεια του εντέρου ενώνοντας τα δύο τμήματα του παχέος εντέρου που απομένουν μετά την αφαίρεση του όγκου, κάνοντας την λεγόμενη αναστόμωση. Όταν όμως ο όγκος είναι πολύ πλησίον του δακτυλίου του πρωκτού, ο χειρουργός αναγκάζεται να κάνει την λεγόμενη κολοστομία (παρά φύση έδρα). Σε μερικές επιπλεγμένες περιπτώσεις (ειλεός) γίνεται προφυλακτική ειλεοστομία η οποία αποκαθίσταται μετά από 2-3 μήνες περίπου.
Συμπληρωματικώς μπορεί να χρειαστούν χημειοθεραπεία και ακτινοβολία, αναλόγως της εντόπισης και του σταδίου της νόσου.
Τα τελευταία χρόνια η λαπαροσκοπική κολεκτομή προσφέρει σημαντικά πλεονεκτήματα. Έτσι αποφεύγεται η μεγάλη τομή της ανοιχτής επέμβασης και οι επιπλοκές που την συνοδεύουν (φλεγμονή, κήλη), ενώ οδηγεί σε λιγότερο μετεγχειρητικό πόνο, λιγότερο χρόνο παραμονής στο νοσοκομείο, γρηγορότερη επάνοδο στην εργασία και καλύτερο αισθητικό αποτέλεσμα.
Πληροφορίες για την Επέμβαση (Λαπαροσκοπική κολεκτομή)
Η λαπαροσκοπική κολεκτομή γίνεται με γενική αναισθησία. Ο ασθενής τοποθετείται στο χειρουργικό τραπέζι ανάλογα με το είδος της λαπαροσκοπικής κολεκτομής. Η είσοδος εντός της κοιλίας και η δημιουργία πνευμοπεριτοναίου γίνεται με τομή 1cm περίπου κάτωθεν του ομφαλού όπου και τοποθετείται η κάμερα. Τα εργαλεία τοποθετούνται από τρεις τομές εργασίας 0,5-1cm. Αφαιρείται το πάσχον τμήμα του εντέρου μαζί με τους επιχώριους λεμφαδένες. Ακολούθως γίνεται μικρή τομή για να βγει το παρασκεύασμα. Η αναστόμωση του εντέρου μπορεί να γίνει είτε από την μικρή τομή, είτε να γίνει μέσα στην κοιλιά του ασθενούς με συρραπτικά εργαλεία (staplers).
Τη πρώτη μετεγχειρητική ημέρα απαγορεύεται η λήψη τροφής. Τη 2η ημέρα επιτρέπεται η λήψη υδρικής δίαιτας μέχρι τη κινητοποίηση του εντέρου (που συνήθως γίνεται τη 3η-4η μέρα) οπότε περνάμε σε πιο στερεές τροφές. Είναι σημαντική η γρήγορη κινητοποίηση για την αποφυγή επιπλοκών.
Ο μέσος χρόνος νοσηλείας είναι 5-7 ημέρες, ενώ οι ασθενείς μπαίνουν σταδιακά στις προηγούμενες δραστηριότητες τους (συνήθως απαιτούνται 1-2 εβδομάδες).

Παρασκεύασμα δεξιάς κολεκτομής
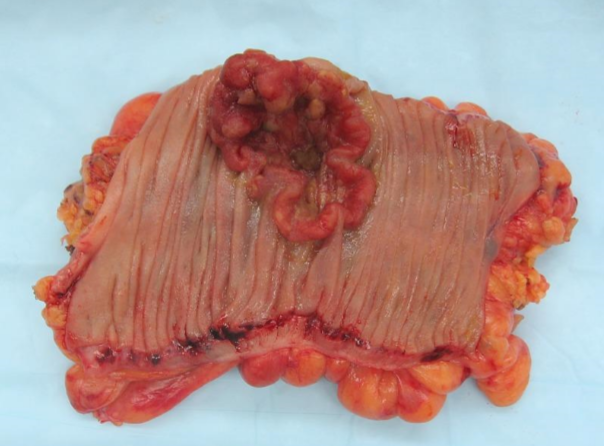
Ελκωτικός καρκίνος παχέος εντέρου

Λαπαροσκόπηση: Αποκόλληση δεξιού κόλου από το πλάγιο τοίχωμα
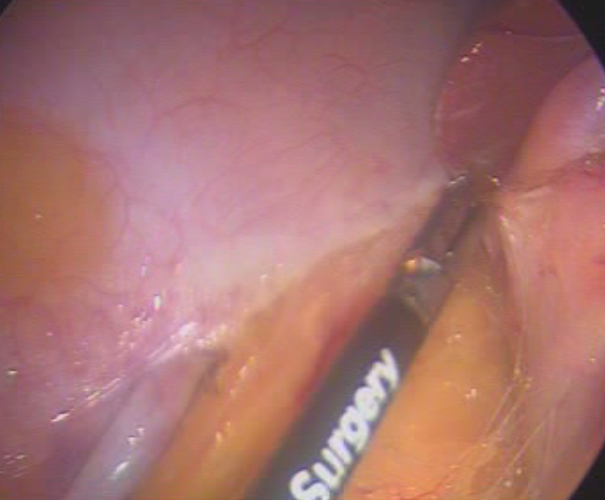
Λαπαροσκόπηση: Παρασκευή δεξιάς κολικής (ηπατικής) καμπής

Λαπαροσκοπική διατομή τελικού ειλεού
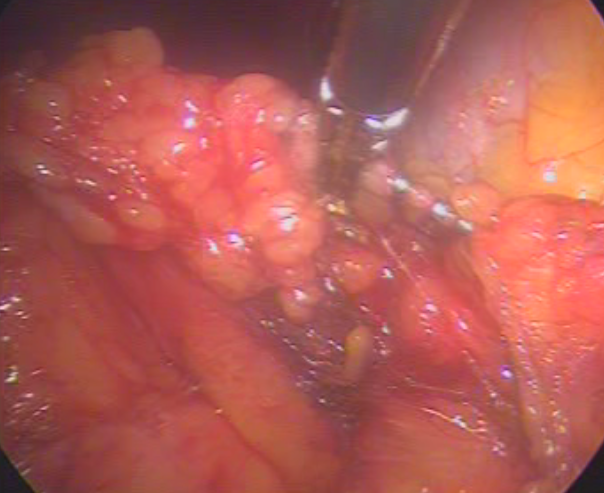
Λαπαροσκοπική απολίνωση ειλεοκολικών αγγείων

Λαπαροσκοπική διατομή εγκαρσίου κόλου
Μετεγχειρητικές Οδηγίες
- Ο μετεγχειρητικός πόνος αντιμετωπίζεται με αναλγητικά.
- Αποφύγετε την άρση μεγάλου βάρους (πάνω από 10 κιλά) για 2-3 μήνες.
- Για την προστασία σας από πιθανές μετεγχειρητικές φλεγμονές συνεχίζεται συνήθως η αντιβιοτική αγωγή από το στόμα για διάστημα λίγων ημερών.
- Τη δεύτερη μετεγχειρητική εβδομάδα ακολουθήστε ένα ελαφρύ διαιτολόγιο. Κυρίως ψητό στη σχάρα ή βραστό κρέας - ψάρι – κοτόπουλο, ζυμαρικά, λευκό ψωμί, βούτυρο, μέλι, μαρμελάδα, πουρές, πατάτα, αμυλώδη, αυγό, κομπόστα και στη συνέχεια σταδιακά εμπλουτίστε τη δίαιτά σας.
- Μπορείτε να κάνετε μπάνιο μετά την έξοδό σας.
- Μπορείτε να επανέλθετε στις καθημερινές σας δραστηριότητες 1-2 εβδομάδες μετά την έξοδο σας.
